病院・診療所
救急医療管理加算の地域差解消を見据えた取り組みを考える
理解浸透の進む救急医療管理加算の地域差
株式会社メディチュア 代表取締役 渡辺 優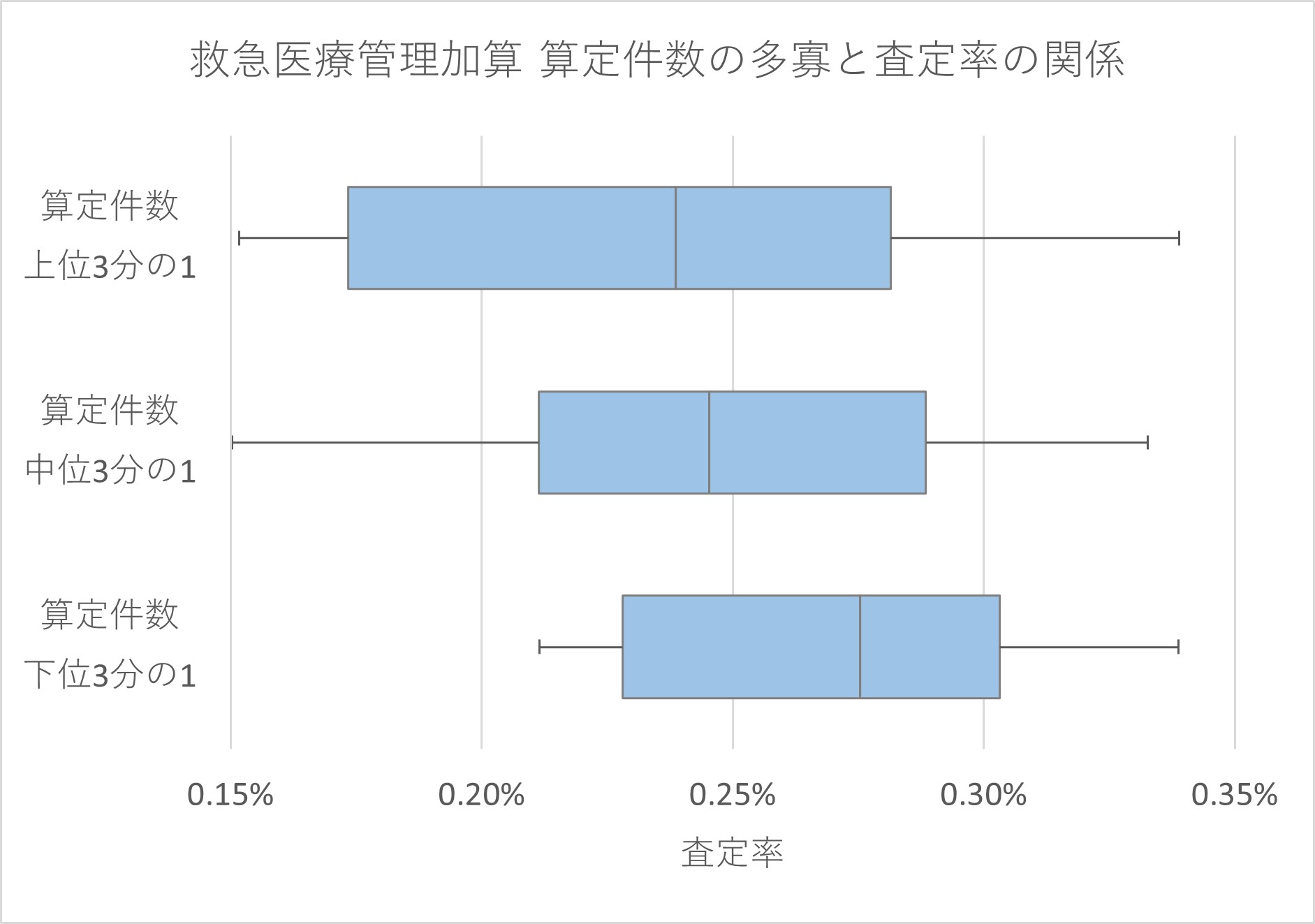
■理解浸透の進む救急医療管理加算の地域差
緊急入院患者を受け入れている病院では、患者対応のための人的負担に加え、いつ何時患者が来るか分からず、ある程度余裕を持った人員配置をしている。そのため、病院の原価計算を行うと救急部門は赤字になることが多い。公になっている情報として、三次救急専門病院が大幅な赤字であることは救急医療の不採算性の証左のひとつだろう。
なぜ救急部門は赤字になるのだろうか。診療報酬の観点で2つの可能性を挙げる。
1つ目は、診療報酬点数が病院の負担に見合っていない可能性である。2022年度改定では、重症患者対応体制強化加算の新設や、救急医療管理加算や地域医療体制確保加算、地域包括ケア病棟の在宅患者支援病床初期加算の点数引き上げなど、さまざまな見直しが行われた。このような負担に応じた点数設定は、次回以降の改定でも引き続き期待したい。
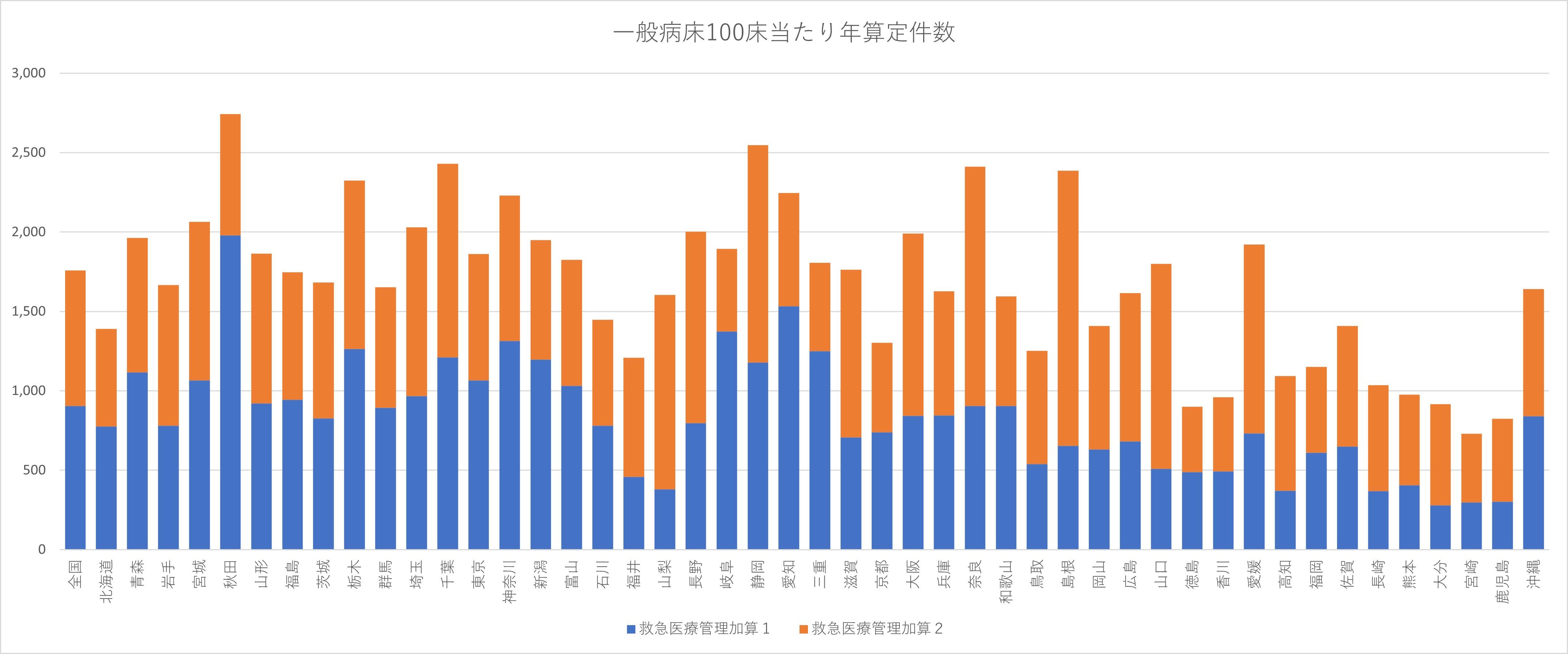
2つ目は、病院が診療内容に応じた診療報酬点数を十分に算定できていない可能性である。例えば、救急医療管理加算は「ア 吐血、喀血又は重篤な脱水で全身状態不良の状態」などの理由で、緊急に入院が必要と認められた重症患者は加算1、準ずる状態は加算2となる。この基準は定量的な基準でない。定量的な基準の例として、麻酔管理料の長時間麻酔管理加算は「8時間を超えた場合」であり、7時間55分の麻酔患者に算定余地は一切ない。現場の病態判断を重んじる基準であるとも言える救急医療管理加算であるが、結果的に算定件数はばらつきがある=グラフ1=。都道府県別に一般病床100床当たりの算定件数を比較すると、最も多い秋田と最も少ない宮崎には3.8倍の差が生じている。
なぜ救急部門は赤字になるのだろうか。診療報酬の観点で2つの可能性を挙げる。
1つ目は、診療報酬点数が病院の負担に見合っていない可能性である。2022年度改定では、重症患者対応体制強化加算の新設や、救急医療管理加算や地域医療体制確保加算、地域包括ケア病棟の在宅患者支援病床初期加算の点数引き上げなど、さまざまな見直しが行われた。このような負担に応じた点数設定は、次回以降の改定でも引き続き期待したい。
2つ目は、病院が診療内容に応じた診療報酬点数を十分に算定できていない可能性である。例えば、救急医療管理加算は「ア 吐血、喀血又は重篤な脱水で全身状態不良の状態」などの理由で、緊急に入院が必要と認められた重症患者は加算1、準ずる状態は加算2となる。この基準は定量的な基準でない。定量的な基準の例として、麻酔管理料の長時間麻酔管理加算は「8時間を超えた場合」であり、7時間55分の麻酔患者に算定余地は一切ない。現場の病態判断を重んじる基準であるとも言える救急医療管理加算であるが、結果的に算定件数はばらつきがある=グラフ1=。都道府県別に一般病床100床当たりの算定件数を比較すると、最も多い秋田と最も少ない宮崎には3.8倍の差が生じている。
グラフ 1 都道府県別 一般病床100床当たり救急医療管理加算の年算定件数(2020年度)
■救急医療管理加算の地域差は査定の影響が大きい
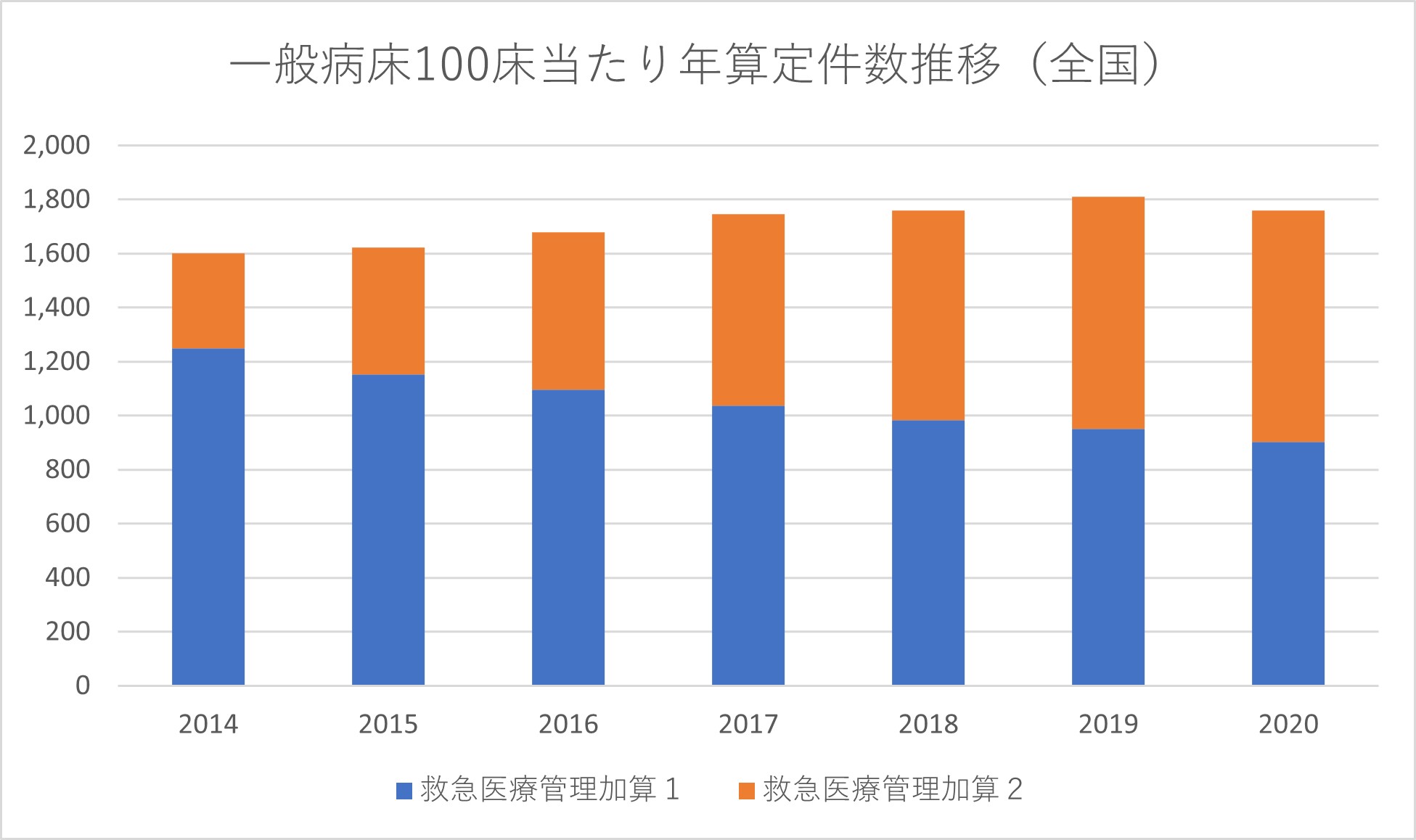
救急医療管理加算の算定件数の年度推移を見ると、加算1の件数が減り、加算2が増えていた=グラフ2=。この10年弱で医療内容・患者の病態が変化したとは考えにくく、加算の要件も大きく変化していない。病院側としては積極的に算定したいはずの加算1が減るのは、おそらく加算1で請求すると、査定で加算2にされたり、算定が削られたりするため、結果的に加算2で請求するような対応を取っている結果と思われる。
グラフ 2 一般病床100床当たり救急医療管理加算の算定件数 年度推移
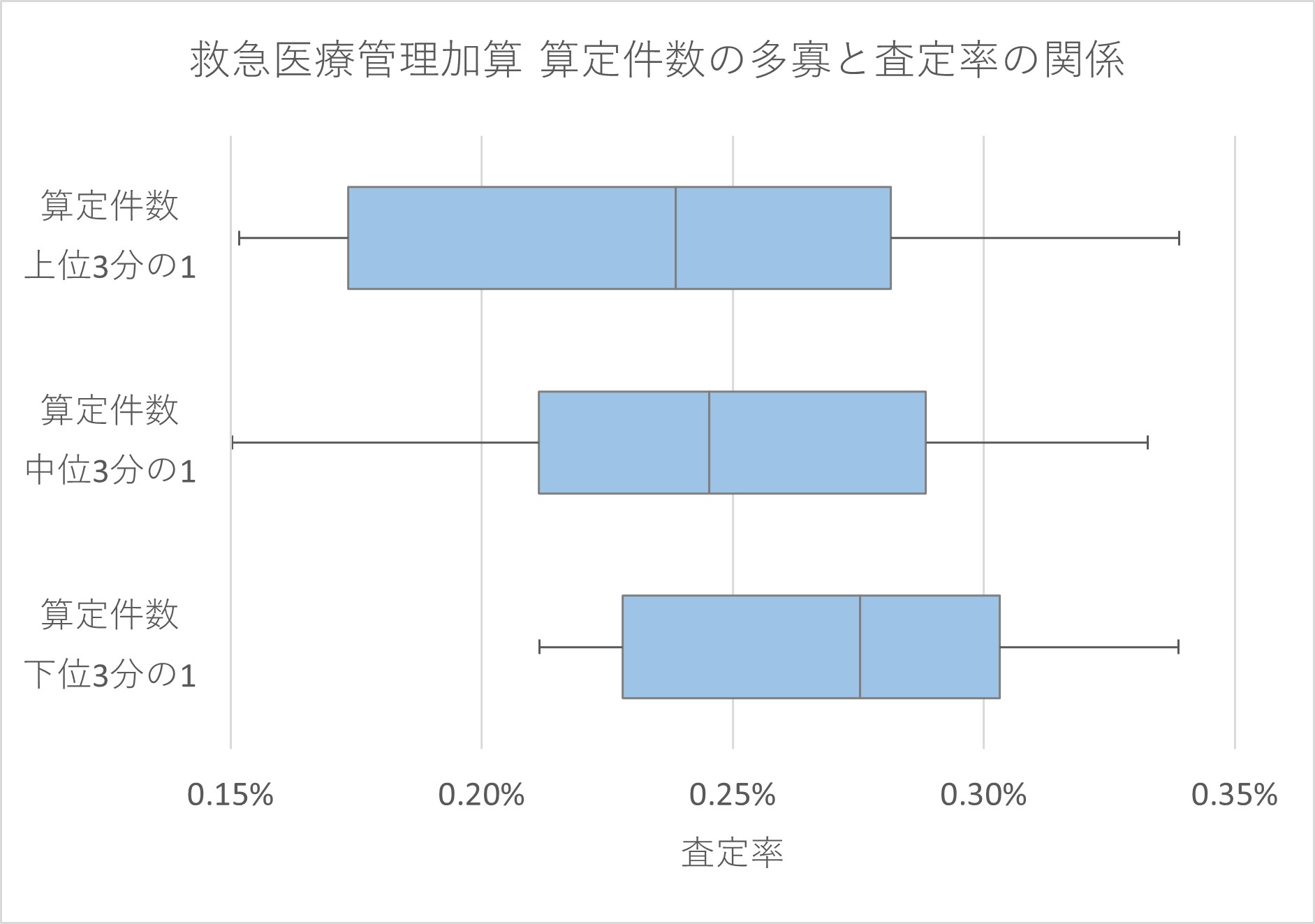
コロナ前に、都道府県別の救急医療管理加算の算定件数に応じて、都道府県を3グループに分け、そのグループごとの救急医療管理加算も含めた医科全体の都道府県ごとの査定率の分布を見た=グラフ3=。算定件数上位グループは査定率が低く、下位グループは逆に査定率が高くなっていた。
グラフ 3 救急医療管理加算の算定件数の多寡と査定率の関係
厚生労働省 第4回NDBオープンデータ、医療施設調査、公益社団法人 国民健康保険中央会 国保連合会における審査状況(20年1月審査分)、社会保険診療報酬支払基金 審査状況(20年1月審査分)を基に作成
グラフ2、3から、定性的な基準である救急医療管理加算の算定は、査定の影響がかなり大きいことが推測される。グラフ1のような地域差となって顕在化している現状を考えれば、今後、地域差を解消する方向で、対策や算定要件の見直しがされると考えておくべきだろう。
2022年度改定では意識障害のJ C S 0 や心不全のNYHA1の患者について緊急入院が必要であると判断した医学的根拠について摘要欄への記載が求められるようになった。これらのデータが検証され、地域差の解消も見据えた定量的な基準が導入される可能性があるだろう。そのような将来を見据えるならば、第三者が見てもその算定の妥当性が示せるよう、定量的な院内基準を整備すべきだろう。このような対応を通じ、現状の自院の算定漏れがなくなることも期待できるはずである。
【2023. 5. 15 Vol.568 医業情報ダイジェスト】
同カテゴリーの記事:
2023-11-20
2023-11-20
2023-11-20
2023-11-20
[事務れんらクンの更新情報]
2025-11-02「令和6年度介護報酬改定に関するQ&A(Vol.17)(令和7年10月1日事務連絡)」を追加しました
2025-10-22
「疑義解釈資料の送付について(その30)」を追加しました
2025-10-01
「後発医薬品の出荷停止等を踏まえた診療報酬上の臨時的な取扱いについて」を追加しました
[お知らせ]
2025-12-24【セミナーのご案内】日総研主催「重症度、医療・看護必要度 「新基準」への対応と看護マネジメント」
2025-12-23
【セミナーのご案内】新社会システム総合研究所主催 『機能別病床管理・入退院支援のための制度理解と多職種連携 』
2025-11-22
【新刊のご案内】『病院薬剤師のための生成AI完全実践ガイド』
お知らせ一覧
[新着記事]
2025-12-26病院建設を進める際の問題点について考える(1)
2025-12-26
現役薬剤師・葦立ひとみの☆ななころびやおき☆
2025-12-25
【若手薬剤師もわかる】薬局のチーム力を高める リーダーシップ入門(第2回)
2025-12-24
存在感が右肩上がりの管理栄養士と栄養食事指導の算定状況
2025-12-24
【セミナーのご案内】重症度、医療・看護必要度 「新基準」への対応と看護マネジメント
2025-12-23
【セミナーのご案内】機能別病床管理・入退院支援のための制度理解と多職種連携
2025-12-23
令和8年度調剤報酬改定を考える
2025-12-22
正常分娩費用の自己負担無償化議論
2025-12-19
現役看護師・ヤマブキNsのおつかれさま日記
2025-12-19
私は職員のことを一番考えている
2025-12-19
今年の春闘の結果と病院の処遇改善への姿勢
2025-12-18
事例に学ぶ外来データ提出加算導入の極意!
2025-12-17
在宅療養指導管理材料加算について運用の留意点

