病院・診療所
看取り対応の評価充実に期待するワケ
患者・患者家族の意向を最大限尊重したくても、診療報酬上は厳しいことも
株式会社メディチュア 代表取締役 渡辺 優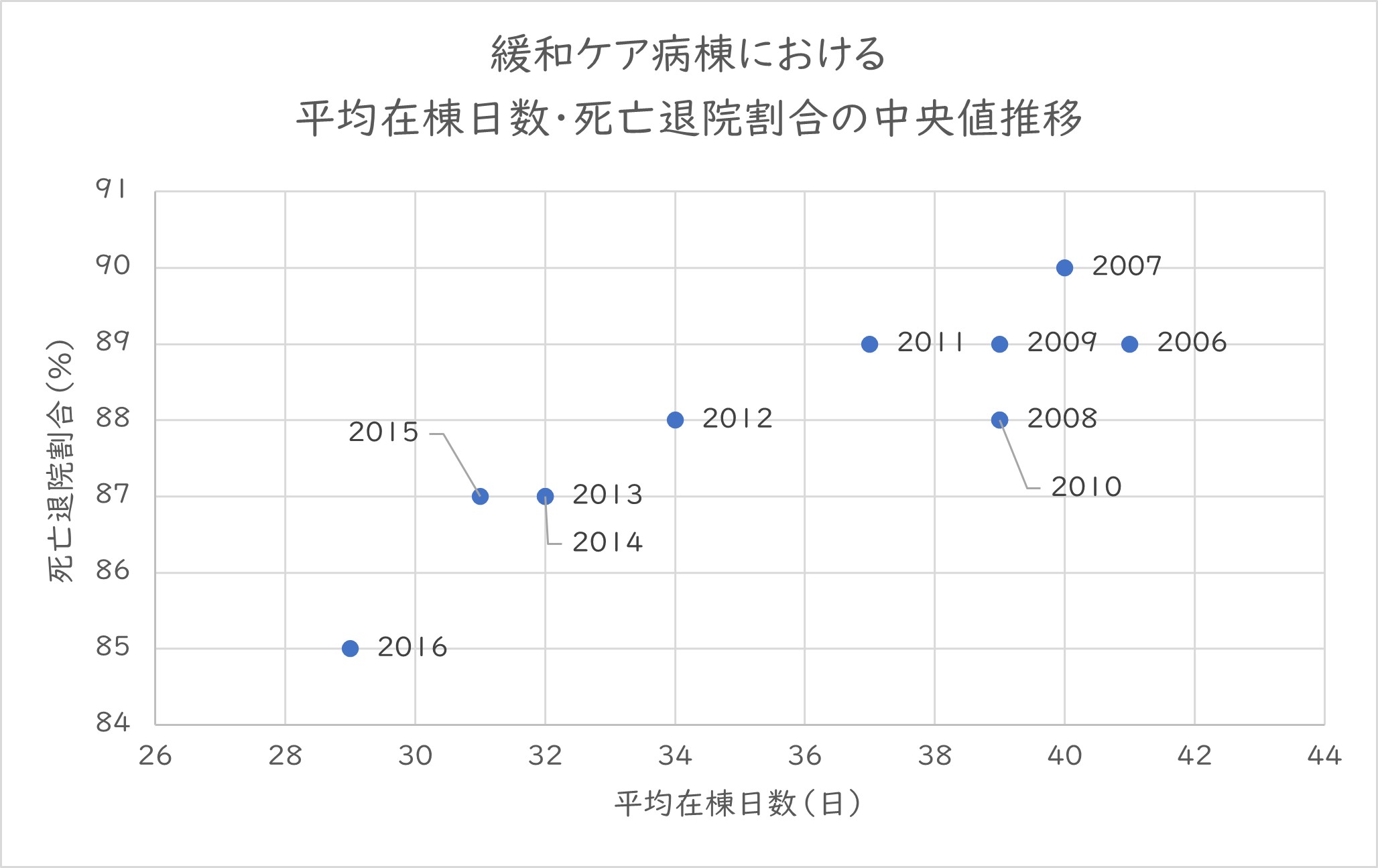
■ 患者・患者家族の意向を最大限尊重したくても、診療報酬上は厳しいことも
1950年代から80年代まで年70万人前後で推移していた死亡数は、2022年には156万8961人まで増えた。今後も死亡数の増加が見込まれ、死亡数がピークとなるのは2040年頃で年166万人程度に達する見込みである。
また、死亡の場所は自宅が大半を占めていた時代から、医療施設が中心の時代、そして介護施設も加わる時代に移り変わっている=グラフ1=。
また、死亡の場所は自宅が大半を占めていた時代から、医療施設が中心の時代、そして介護施設も加わる時代に移り変わっている=グラフ1=。
グラフ 1 死亡の場所別 年次死亡数推移
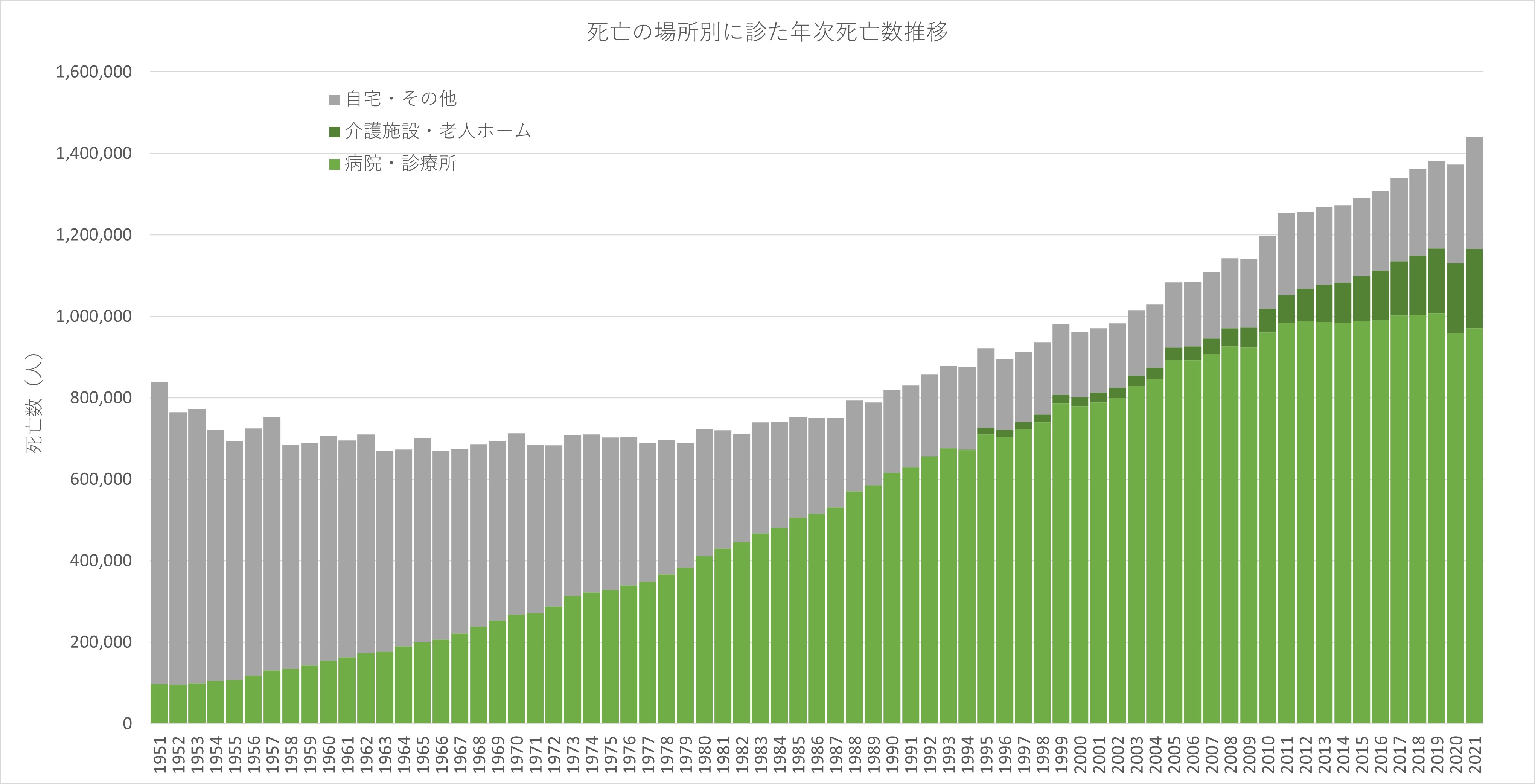
※ 助産所での死亡は病院・診療所に、1994 年までの老人ホームでの死亡は自宅・その他に含まれる厚生労働省 人口動態統計(2021年)を基に作成
病床機能報告(2021年度報告)の死亡退院患者数において、その半数近くは急性期一般入院料を算定する病棟から退院している。しかし、急性期一般入院料を算定する病棟の多くは、DPC算定病棟である。そのため、DPC制度の階段状の点数や、効率性係数を意識するならば、病床の高回転化が望ましい。また、出来高算定の病院でも、14日目まで、30日目まではそれぞれ加算が設定されているため、高回転化は無視できない。そのため、患者・患者家族の意向の尊重をしつつ診療報酬も意識するのが、現状における最適解である。もし極端にどちらかに偏った方針をとれば、患者・患者家族からの信頼を失い、医療従事者のモチベーションを下げ、経営悪化を招きかねない。
■ 緩和ケア病棟の平均在院日数・死亡退院割合の推移
主に末期がん患者を対象とする緩和ケア病棟でも高回転化が進む。背景には、2012年度改定で導入された日数による階段状の点数設定や、2018年度改定の入院料1の平均在院日数30日未満の要件(2020年度改定で廃止)があると考えている。その結果、入院したら最期まで入院しつづけるのではなく、積極的な疼痛緩和等を行い、患者・患者家族の希望の変化などに応じ自宅退院などを行っている。平均在院日数の短縮は、死亡退院割合の減少に繋がっている=グラフ2=。
グラフ 2 緩和ケア病棟における平均在棟日数と死亡退院割合の中央値推移
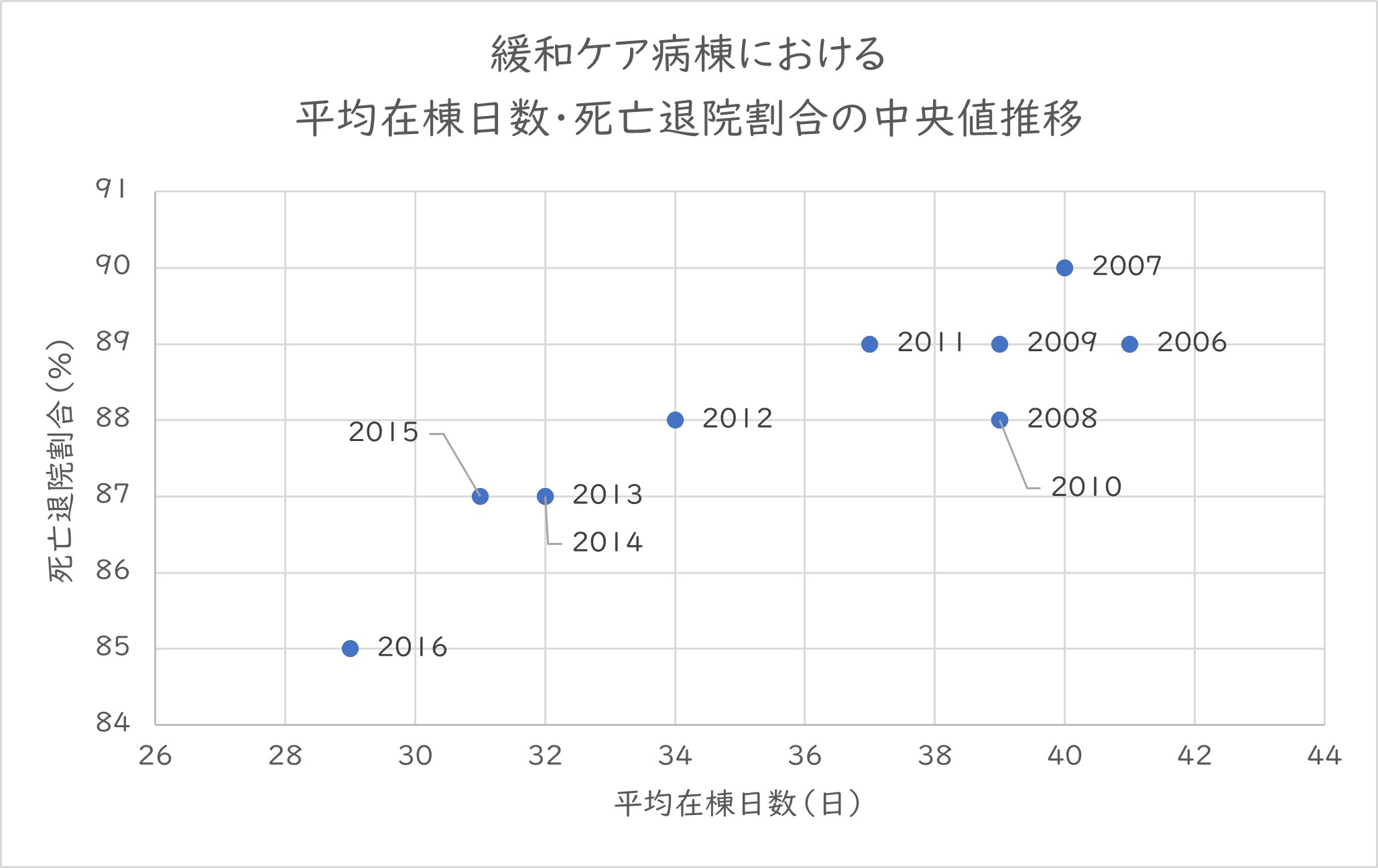
公益財団法人 日本ホスピス・緩和ケア研究振興財団 ホスピス・緩和ケア白書 2018「 緩和ケア病棟のこの 10年」を基に作成
■同時改定で期待されるターミナルケア加算の充実
限られた医療資源の有効活用の観点から、将来の死亡数の増加に対し、病床高回転化の方向性を取りやめることは考えにくい。高回転化の方向性を変えないのであれば、緩和ケア病棟の変化に見られるように、病態や患者・患者家族の意向に応じた受け皿の充実が一層重要になる。
現状、看取りを行う医療機関・介護施設等に対し、ターミナルケア加算などの報酬が設定されている。例えば、訪問看護ステーションでは、介護保険でターミナルケア加算、医療保険で訪問看護ターミナルケア療養費が設けられている。その介護保険におけるターミナルケア加算の算定事業所数の推移を見ると、年々増加傾向にある=グラフ3=。
現状、看取りを行う医療機関・介護施設等に対し、ターミナルケア加算などの報酬が設定されている。例えば、訪問看護ステーションでは、介護保険でターミナルケア加算、医療保険で訪問看護ターミナルケア療養費が設けられている。その介護保険におけるターミナルケア加算の算定事業所数の推移を見ると、年々増加傾向にある=グラフ3=。
グラフ 3 訪問看護ステーションにおけるターミナルケア加算 算定事業所数推移
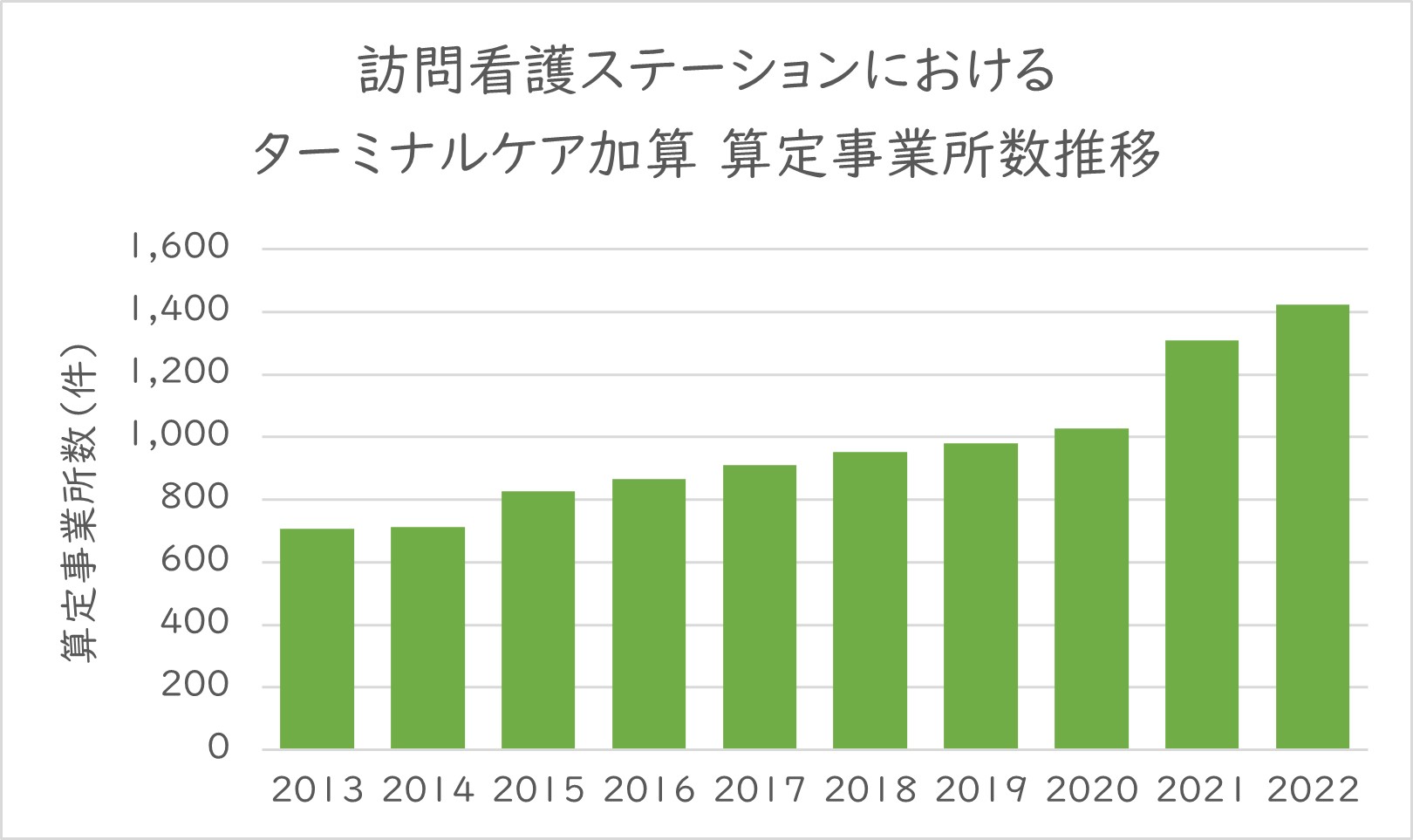
厚生労働省 社会保障審議会 介護給付費分科会(2023年7 月24 日開催)資料を基に作成
ただし、全事業所に占める算定事業所数の割合は、10年ほどの間ほとんど変わっておらず、10%程度と低い。看取りに積極的な訪問看護ステーションは限られている。また、老健なども同様にすべての施設が同じ方針ではない。地域における看取りの場の充実を図るには、このような現状を打破するだけのインパクトの強い診療報酬改定・介護報酬改定が必要と思われる。逆に言えば、改定の内容次第では、それぞれの医療機関・介護施設の方針が大きく変わる可能性がある。それだけに、日頃から連携強化を意識し、周辺施設と情報交換を密にしておくべきだろう。
【2023. 9. 15 Vol.576 医業情報ダイジェスト】
同カテゴリーの記事:
2023-11-20
2023-11-20
2023-11-20
2023-11-20
[事務れんらクンの更新情報]
2025-11-02「令和6年度介護報酬改定に関するQ&A(Vol.17)(令和7年10月1日事務連絡)」を追加しました
2025-10-22
「疑義解釈資料の送付について(その30)」を追加しました
2025-10-01
「後発医薬品の出荷停止等を踏まえた診療報酬上の臨時的な取扱いについて」を追加しました
[お知らせ]
2026-03-03【雑誌掲載のご案内】医学通信社『月刊/保険診療 2026年2月号』に寄稿が掲載されました
2026-01-26
【セミナーのご案内】2026年度診療報酬改定を踏まえたリハビリ機能強化による病院の経営戦略
2026-01-14
【セミナーのご案内】新社会システム総合研究所主催 これからの薬局経営の方向性と戦略
お知らせ一覧
[新着記事]
2026-03-06定年年齢に違いを設けることと職群管理
2026-03-05
専門外来は経営の武器になるか? ―内科クリニック10年目院長からのリアルな相談―
2026-03-04
診療情報提供料とカルテ記載
2026-03-03
【雑誌掲載のご案内】医学通信社『月刊/保険診療 2026年2月号』に寄稿が掲載されました
2026-03-03
令和7年度補正予算決定と来年度の期中改定
2026-03-03
複雑性係数の見直しで化学療法はどうする?
2026-02-27
現役看護師・ヤマブキNsのおつかれさま日記
2026-02-26
後ろを振り返るか、前を見るか
2026-02-25
組織の成長を支える“日常の仕組みづくり”
2026-02-24
新年の初めに、医療従事者のウェルビーイングをともに育む
2026-02-20
新規開業で最も軽視される 「採用と研修」 という投資
2026-02-20
元気なうちに“バトンを渡す”という選択 ―地域医療の継続か、自院の幕引きか―

